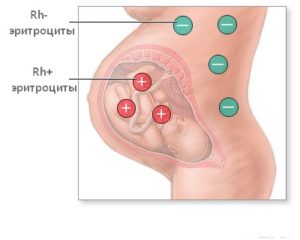
Гемолитическая болезнь новорожденных является одним из самых тяжелых заболеваний у ребенка. Она ассоциируется с массивным распадом эритроцитов (речь идет о красных клетках крови) не только плода, но и новорожденного. Формируется представленное патологическое состояние вследствие изосерологической несовместимости. Речь идет именно о несовместимости крови роженицы и ее плода по системе резус или ABО. Учитывая критичность данного состояния, необходимо более подробно остановиться на его причинах, симптомах и тем более особенностях лечения.
Причины развития заболевания
Итак, ведущей причиной развития гемолитического заболевания у новорожденного следует считать несовместимость крови матери и плода. Чаще всего это происходит по резус-фактору, значительно реже — по специфическим групповым антигенам (системы АВО). В самых редких случаях подобное происходит в связи с мутациями других антигенов. Существенную роль в формировании гемолитического заболевания играет плацента (такой орган, который обеспечивает связь между женским и детским организмом во время вынашивания плода). Раскрывая основные причины, не следует забывать о том, что подобные изменения могут отмечаться:
- при дестабилизации барьерной функции плаценты облегчается переход красных клеток крови плода в кровоток матери, а также антител женщины к ее плоду;
- процесс будет усугубляться при уменьшении показателей альбумина (белок крови), а также глюкозы. Помимо этого, подобное вполне может происходить при использовании некоторых лекарственных компонентов, например, стероидных гормонов, антибиотиков, салицилатов и сульфаниламидов;
- еще одним фактором развития патологии является то, что вследствие токсического повреждения структуры печени в крови начинает проявляться прямой билирубин (который ранее был обезврежен печенью, но тем не менее опасен для детского организма).
В желчных протоках формируется холестаз (застой такого компонента, как желчь), дестабилизируется выделение желчи в область кишечника. Это далеко не все факторы, провоцирующие такое заболевание, как гемолитическая болезнь новорожденных, но далее хотелось бы более подробно остановиться на симптомах недуга.
Симптомы патологии
Клинические признаки, с которыми ассоциируется гемолитическая болезнь плода и новорожденного, зависят от того, о какой форме заболевания в данном конкретном случае идет речь.
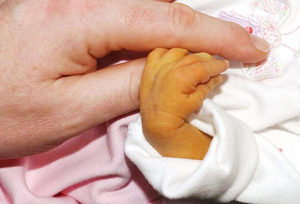
Поскольку наиболее распространенной является именно желтушная, хотелось бы отметить именно ее симптомы.
Прежде всего, речь идет о возникновении желтухи, при которой ткани организма окрашиваются в желтый цвет – это касается не только кожного покрова, но и хрусталиков глаз, а также других структур.
Что такое целиакия, каковы симптомы у взрослых и детей?
Далее симптомы могут заключаться в развитии анемии – уменьшение показателей гемоглобина, а также красных кровяных клеток в крови. Следующий клинический признак заключается в гепатомегалии, а именно увеличении в размерах не только печени, но и селезенки. Гемолитическая болезнь новорожденных также может ассоциироваться с тем, что желтуха формируется в первые 24 часа с момента появления ребенка на свет. Значительно реже подобное происходит на вторые сутки, но состояние всегда имеет быстро прогрессирующее течение.
В целом, чем раньше формируется желтуха, тем более тяжелым является течение заболевания. По мере увеличения показателей билирубина в крови ребенок оказывается все более вялым и сонливым. К тому же у детей существенно усугубляются не только рефлексы, но и мышечный тонус. Далее, а именно на третьи-четвертые сутки, показатели непрямого билирубина начинают достигать критического соотношения (больше 300 мкмоль на литр).
Образуются симптомы, ассоциируемые именно с ядерной желтухой, которая, по сути, является поражением подкорковых ядер мозга за счет непрямого билирубина. Говоря о проявлениях представленного заболевания, специалисты обращают внимание на:
- существенное двигательное беспокойство;
- ригидность затылочных мышц (резкое увеличение тонуса мышц);
- опистотонус – это судорожная поза с внезапным выгибанием спины, запрокидыванием головы назад, а также вытягиванием ног, рук, пальцев.
Еще одним симптомом является признак «заходящего солнца», при котором перемещение глазных яблок нацелено книзу, в то время как радужная оболочка оказывается прикрыта нижним веков. В таком случае гемолитическая желтуха новорожденных будет сопровождаться писком и серьезным криком (так называемый мозговой пронзительный крик). Безусловно, очень важно как можно раньше озаботиться осуществлением диагностики и, соответственно, началом восстановительного курса.
Особенности диагностики
При представленном диагнозе или при подозрении на вероятность его постановки проводят дородовую и послеродовую диагностику. Говоря об антенатальных мероприятиях, обращают внимание на акушерско-гинекологический анамнез (наличие выкидышей, абортов и другие данные).
Помимо этого, специалисты обязаны озаботиться определением резуса, а также группы крови будущих родителей, периодически осуществлять УЗИ во время беременности.
Могут понадобиться и некоторые другие проверки, назначаемые в зависимости от особенностей состояния здоровья женщины.
Симптомы и опасность пониженной кислотности желудочного сока
Постнатальная диагностика такого заболевания, как гемолитическая болезнь новорожденных, основывается на симптомах вскоре после рождения ребенка (развитие желтухи, анемии и других симптомов). Далее определяются некоторые лабораторные данные: уменьшение показателей гемоглобина, соотношения эритроцитов, изменение оттенка мочи и, соответственно, ее анализ. Должны быть идентифицированы так называемые неполные тела. Дополнительно могут потребоваться консультации таких специалистов, как гематолог и гепатолог. Исключительно после подобной полноценной диагностики можно принимать решение о том, как будет проводиться лечение гемолитической болезни новорожденных.
Как лечить ребенка с ГБН?
При легкой форме представленного патологического состояния или после оперативной терапии используют консервативные методики. Говоря об этом, подразумевают необходимость осуществления внутривенного вливания не только белковых препаратов, но и глюкозы. Также очень важным этапом является использование различных индукторов микросомальных ферментов, связанных с печенью. Отдельной частью лечения при легкой форме является применение витаминов С, Е, категории В, потому что все они оптимизируют деятельность печени, а также нормализуют обменные алгоритмы в.
Гораздо более сложным является лечение в тяжелых случаях заболевания. Говоря об этом, обращают внимание на:
- так называемое заменное переливание крови (кровопускание с дальнейшим переливанием крови от какого-либо донора);
- осуществление гемосорбции – это пропускание крови ребенка в аппарате через специальные сорбенты, позволяющие поглощать все токсические компоненты;
- значимость плазмафереза, при которой из крови удаляется плазма – это именно та жидкая часть, в которой сосредоточены все нежелательные для детского организма компоненты.
Вероятно внедрение и некоторых других методик, но все они должны проводиться исключительно под контролем квалифицированного специалиста. В противном случае гемолитическая болезнь новорожденных будет сопряжена с развитием осложнений и критических последствий.
Осложнения и последствия недуга
При усугубленном течении представленного заболевания прогноз является однозначно плохим. Говоря об этом, необходимо понимать, что очень часто формируется перинатальная (с 28 недели до седьмых суток от момента рождения) гибель ребенка. Чрезвычайно высока вероятность развития инвалидности и даже церебрального паралича. Перечень вероятных осложнений дополняется полноценной утратой слуха (так называемая тугоухость), слепотой, а также задержками в рамках психомоторного развития.
Причины и лечение конъюгационной желтухи у новорожденных
Далее вполне вероятными являются такие состояния, как реактивный гепатит (воспалительный процесс в области печени) в связи с застоем желчи. Не следует забывать и про так называемый психовегетативный синдром, представляющий собой нарушение психики. В данном случае у ребенка проявляется существенная тревожность и даже депрессивное состояние. Справиться с каждым из представленных состояний чрезвычайно сложно, с некоторыми же – просто невозможно. Именно поэтому необходимо озаботиться своевременным лечением, а также корректной и полноценной профилактикой.
Профилактические мероприятия
Желтуха у новорожденных с трудом поддается профилактике, учитывая генетическую основу данного заболевания. Зачастую, если присутствует подозрение на образование патологии, специалисты советуют женщине не рожать.
Однако, говоря о профилактике в целом, необходимо понимать, что она может быть специфической и неспецифической.
Последняя подразумевает корректное и грамотное переливание крови с непременным учетом не только группы крови, но и резус-фактора.
В случае же со специфической профилактикой, специалисты отмечают значимость использовании иммуноглобулина в течение двух первых суток после проведения родов. Кроме этого, если на всем протяжении беременности идентифицируется увеличение титра антител, то прибегают к методу детоксикации с применением гемобсорбции, а также трех или четырехкратному внутриутробному переливанию крови. Последнее проводится на сроке беременности 27 недель исключительно отмытыми эритроцитами.
Таким образом, ГБН – это крайне тяжелое состояние, встречающееся у новорожденных. Учитывая все его риски, будущие родители должны предпринять все необходимые мероприятия для того, чтобы справиться с патологическим состоянием и не допустить его развития. Именно в таком случае можно будет говорить о сохранении 100% жизнедеятельности будущего ребенка.